HPV-Infekte gehören zu den am häufigsten übertragenen Viruserkrankungen und betreffen fast alle Menschen, obwohl nur die wenigsten überhaupt merken, dass sie krank sind. Denn die Erkrankung verläuft in der Regel harmlos, ohne Symptome und heilt nach einiger Zeit von selbst wieder ab. Nur in seltenen Fällen und auch nur wenn bestimmte Virustypen von HPV beteiligt sind, kann die Erkrankung Gebärmutterhalskrebs auslösen. Wie verläuft eine HPV-Infektion und wie wird sie behandelt?
So viele Frauen sind von einer HPV-Infektion betroffen
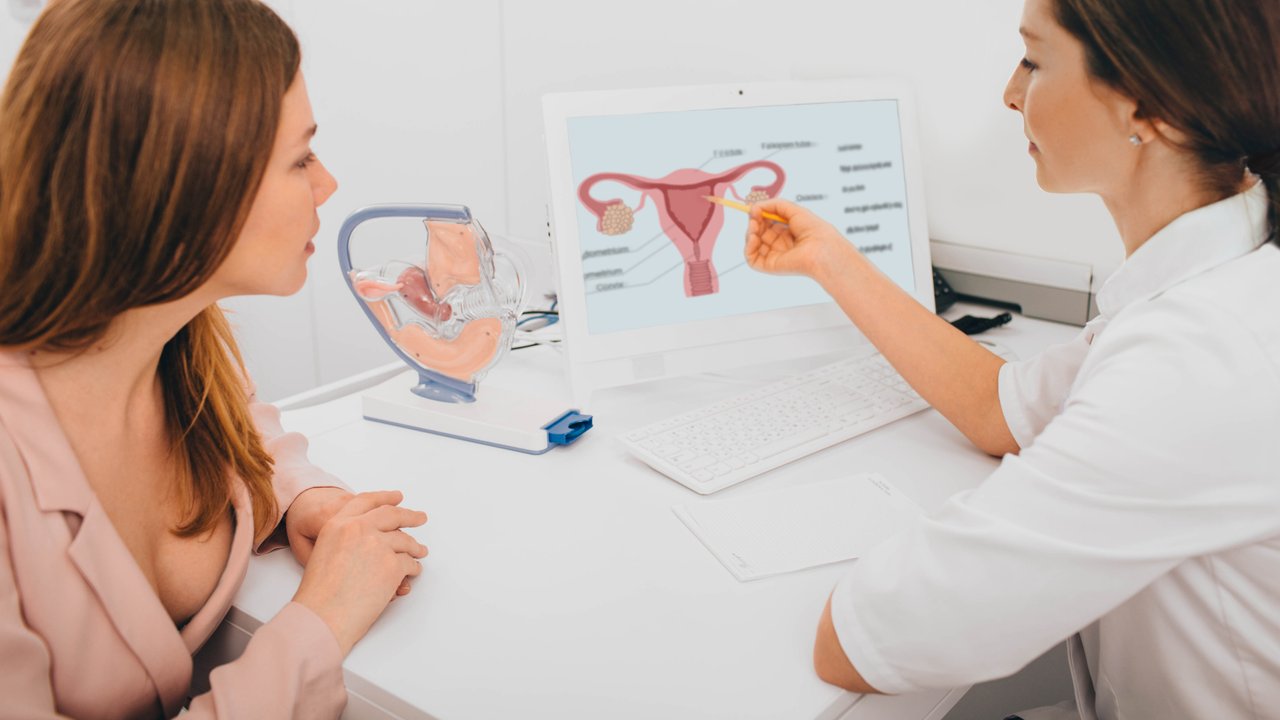
Die Infektion mit HPV, dem Humanen Papilloma-Virus und wird sexuell übertragen.Die Krankheit ist hoch ansteckend und weit verbreitet: So infizieren sich Schätzungen zufolge etwa 80 bis 90 Prozent aller sexuell aktiven Frauen im Laufe ihres Lebens mit HPV. Besonders stark betroffen sind dabei Frauen im Alter zwischen dem 15. und 24. Lebensjahr. Da die Erkrankung oftmals ohne Symptome einhergeht und in den meisten Fällen von alleine abheilt, wissen viele betroffene Frauen überhaupt nicht, dass sie krank sind. Heutzutage sind über 100 unterschiedliche Untergruppen von HP-Viren bekannt, wobei etwa 40 von diesen Infektionen, auch „genitale HPV“ genannt, auf der Haut und den Schleimhautzellen im Genitalbereich auftreten, sexuell übertragbar sind und Feigwarzen oder sogar Gebärmutterhalskrebs auslösen können.
Durch welche Symptome äußert sich eine HPV-Infektion?
Die Infektion mit HPV verläuft in den meisten Fällen komplett ohne Symptome, weswegen sie oft unbemerkt bleibt. Ein mögliches Anzeichen für die Krankheit ist die Bildung von Warzen, auch Feigwarzen genannt, im Hals-Nasen-Ohren- oder Genitalbereich. Bei rund 90 Prozent aller infizierten Frauen heilt die Infektion, ob sichtbar oder nicht, in einem Zeitraum von bis zu zwei Jahren von alleine. Auch die Warzen verschwinden dann in der Regel spontan wieder. Nur sehr selten – bei etwa zehn Prozent aller Betroffenen, die sich mit einem bestimmten Virustypen von HPV angesteckt haben, bleibt die Heilung aus, wodurch sie dauerhaft infiziert sind. In diesen Fällen kann es zu Zellveränderungen am Gebärmutterhals kommen, die wiederum Krebs auslösen können, was ein Hindernis beim Kinderwunsch darstellen kann.
Wenn du diese wichtigen Dinge schon vor dem Frauenarztbesuch weißt, wirst du garantiert beruhigter sein. Dr. Sheila de Liz hat im Video-Interview verraten, was jede Frau wissen sollte:
HPV: Ansteckung und Schutz
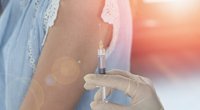
Die HPV-Infektion ist hoch ansteckend und gilt als eine der am häufigsten sexuell übertragenen Krankheiten. Das HP-Virus wird allerdings nicht nur beim Geschlechtsverkehr übertragen, sondern generell schon bei intimen Hautkontakt oder Oralverkehr, weswegen das Benutzen eines Kondoms leider nicht als Schutzmaßnahme ausreicht. Im Fall von HPV verhindert dieses nur in rund 50 Prozent der Fälle eine Infektion, da die Viren auch an Stellen, die durch das Kondom nicht abgedeckt werden, auf den Schambereich übertragen werden können. Als wirksamer Schutz vor einer HPV-Infektion gilt hingegen die Kombination aus Impfung und jährlichem HPV-Abstrich, die von Experten empfohlen und bei Deinem Frauenarzt durchgeführt wird. Die Impfung soll das Risiko von Gebärmutterhalskrebs, der durch eine HPV-Infektion ausgelöst werden kann, verringern.
Wie wird eine HPV-Infektion behandelt?
Bis heute gibt es leider keine antivirale Therapie gegen HPV. Die durch die Krankheit entstandenen Symptome sowie Gebärmutterhalskrebs und Krebsvorstufen können jedoch mit unterschiedlichen Therapien behandelt werden. Um die Warzen zu entfernen werden in der Regel Cremes, Zäpfchen, Bestrahlung oder Vereisung eingesetzt. Es kommt aber nicht selten vor, dass die Warzen auch nach dem Abschluss der Behandlung wieder auftauchen, weshalb die regelmäßige Kontrolle beim Arzt empfohlen wird. Wenn der Krebs bereits ausgebrochen ist oder Krebsvorstufen vorliegen ist ein operativer Eingriff und gegebenenfalls eine Strahlen- und Chemotherapie nötig.

HPV-Infektion: Die Diagnose
Da HPV-Infektionen sehr weit verbreitet sind, jedoch nicht wirklich behandelt werden können und fast immer von alleine heilen, ist eine Untersuchung auf HPV beim Arzt nicht unbedingt nötig. Anders verhält es sich jedoch mit der Vorsorgeuntersuchung für Gebärmutterhalskrebs, die Du auf jeden Fall regelmäßig wahrnehmen solltest. Die Krebsfrüherkennung erfolgt hier über einen sogenannten PAP-Test, bei dem Schleimhautzellen vom Gebärmutterhals entkommen und unter dem Mikroskop auf Zellveränderungen untersucht werden. Die Kosten der Untersuchung werden übrigens von der Krankenkasse übernommen. Voraussetzung für die Kostenübernahme ist hier lediglich, dass Du älter als 20 Jahre bist.
Verlauf einer HPV-Infektion
Die HPV-Infektion lässt sich auf das namensgebende HP-Virus zurückführen. Dieses gehört zu den DNA-Viren und kann mit ihrer Erbsubstanz die der menschlichen Zellen negativ beeinflussen. Wenn es zu einer Infektion kommt, vermehren sich die Viren zunächst und unterbinden dabei zunächst den Zelltod der befallenen Wirtszelle. Erst wenn das HPV sich erfolgreich vermehrt hat, stirbt die Wirtszelle, wodurch die Viruspartikel freigesetzt werden und andere Zellen infizieren können. Da es während dieses Prozesses zu keinen Entzündungsreaktionen kommt, kann das körpereigene Abwehrsystem die Infektion nur schwer erkennen. Aber keine Sorge: Von den über 100 verschiedenen HPV-Unterarten sind lediglich 40, die sexuell übertragen werden, in der Lage eine solche HPV-Infektion auslösen, die wiederum in Gebärmutterhalskrebs resultieren kann.
Manche Ärzte können bei positiven Befunden ziemlich unsensibel sein. Diese Frauen können ein Lied davon singen:
e
Auch wenn unglaublich viele Menschen von HPV betroffen sind, verläuft die Krankheit in den meisten Fällen doch unbemerkt, was in erster Linie auf die mangelnden Symptome zurückzuführen ist. In den meisten Fällen kommt der Körper alleine mit der Infektion zurecht, wodurch keine Behandlung nötig ist. Da HP-Viren Gebärmutterhalskrebs auslösen können, solltest Du Dich in jedem Fall regelmäßig bei der Vorsorge für Gebärmutterhalskrebs untersuchen lassen. Wenn Du noch Fragen zu HPV oder Gebärmutterhalskrebs hast, hilft Dir Dein zuständiger Arzt sicher gerne weiter.
Bildquelle: Getty Images/peakSTOCK, Thinkstock/iStock/LuminaStock